TÓM TẮT
Giới thiệu: Tăng huyết áp là nguyên nhân gây tử vong phổ biến nhất trong năm 2017. Tăng huyết áp được phân thành hai loại là tăng huyết áp nguyên phát hay tăng huyết áp vô căn và tăng huyết áp thứ phát. Sự kết hợp perindopril và amlodipine cho thấy hiệu quả đáng kể trong việc giảm huyết áp và các biến chứng tim mạch.
Mục đích: Đánh giá tính hiệu quả và an toàn của viên phối hợp liều cố định perindopril–amlodipine ở bệnh nhân tăng huyết áp.
Phương pháp: Chúng tôi dựa trên cơ sở dữ liệu bao gồm PubMed, Medline, SCOPUS và Web of Science để tìm kiếm các thử nghiệm lâm sàng có liên quan. Đánh giá chất lượng dựa theo GRADE và đánh giá nguy cơ sai lệch bằng cách sử dụng công cụ nguy cơ sai lệch của Cochrane. Nghiên cứu bao gồm các kết quả sau: huyết áp tâm thu, huyết áp tâm trương, hiệu áp, huyết áp trung bình, nhịp tim, ho, chóng mặt, đau đầu và phù ngoại biên. Chúng tôi thực hiện phân tích dữ liệu đồng nhất theo mô hình tác động cố định, trong khi dữ liệu không đồng nhất được phân tích theo mô hình tác động ngẫu nhiên. Chúng tôi đã tiến hành phân tích hồi quy gộp theo liều lượng thuốc.
Kết quả: Nghiên cứu bao gồm 10 thử nghiệm lâm sàng. Phân tích gộp cho thấy có sự giảm đáng kể huyết áp tâm thu, huyết áp tâm trương, hiệu áp, huyết áp trung bình và nhịp tim sau khi kết hợp perindopril–amlodipine (MD = 18,96 [14,32, 23,60], P < 0,0001), (MD = 11,90 [8,45;15,35], P < 0,0001), (MD = 8,44 [6,91;9,97], P = 0,0001), (MD = 13,07 [5,86;20,29], P = 0,0004) và (MD = 2,93 [0,89;4,96], P = 0,005), tương ứng. Kết quả hồi quy gộp cho thấy hiệu quả tăng lên khi tăng liều (P < 0,001).
Kết luận: Việc sử dụng phối hợp perindopril–amlodipine có tác dụng đáng kể trong việc giảm huyết áp tâm thu, huyết áp tâm trương, huyết áp trung bình, hiệu áp và nhịp tim.
GIỚI THIỆU
Tăng huyết áp là một yếu tố nguy cơ phổ biến ảnh hưởng đến một số lượng lớn dân số trên toàn thế giới [1]. Tăng huyết áp là một trong những nguyên nhân gây tử vong phổ biến nhất. Năm 2017, tăng huyết áp là nguyên nhân dẫn đến 10 triệu ca tử vong [2]. Theo hướng dẫn mới về tăng huyết áp của Hoa Kỳ, bệnh nhân được xem là tăng huyết áp khi huyết áp trên 130/80 mmHg [1,3]. Tăng huyết áp được phân thành hai loại là tăng huyết áp nguyên phát hay tăng huyết áp vô căn và tăng huyết áp thứ phát [4]. Tăng huyết áp vô căn là loại chính và chiếm khoảng 95% bệnh nhân tăng huyết áp [5]. Tăng huyết áp thứ phát là tình trạng tăng huyết áp xảy ra như là hậu quả của một bệnh lý khác [6]. Có nhiều nguyên nhân gây tăng huyết áp như bệnh thận mạn (CKD), bệnh mạch máu thận, hẹp động mạch chủ, hội chứng Cushing, u tủy thượng thận, bệnh to đầu chi hoặc tăng huyết áp do thuốc [7]. Không phát hiện tăng huyết áp có thể dẫn đến nhiều biến chứng như đột quỵ, bệnh mạch máu não, phì đại tâm thất, xơ vữa động mạch, suy tim, bệnh võng mạc và suy thận [8]. Mục đích điều trị tăng huyết áp là làm giảm huyết áp và giảm các biến chứng tim mạch [9]. Có năm nhóm thuốc được sử dụng để điều trị tăng huyết áp, bao gồm thuốc ức chế men chuyển (ACE), thuốc chẹn beta, thuốc lợi tiểu, thuốc chẹn thụ thể angiotensin II (ARB) và thuốc chẹn kênh canxi (CCB) [10–12 ]. Sự kết hợp hai loại thuốc hạ huyết áp từ các nhóm khác nhau với hai cơ chế tác dụng khác nhau cho thấy hiệu quả gấp năm lần so với việc tăng gấp đôi liều của một loại thuốc [13]. Sử dụng kết hợp hai loại thuốc mang lại sự an toàn hơn một loại thuốc. Khi kết hợp thuốc, chúng tôi sử dụng liều lượng thuốc thấp để tránh tác dụng phụ có thể xảy ra liên quan đến việc sử dụng liều cao [14]. Theo hiểu biết của chúng tôi, tỷ lệ xuất hiện tác dụng phụ của bất kỳ loại thuốc nào đều liên quan đến liều lượng [15]. Trong thập kỷ qua, tất cả các hướng dẫn đều báo cáo rằng chiến lược điều trị tốt nhất cho bệnh nhân tăng huyết áp trên 160/100 mmHg là sử dụng viên phối hợp liều cố định [16]. Kết hợp hai loại thuốc hạ huyết áp với liều cố định trong cùng một viên thuốc làm giảm số lượng viên thuốc cần dùng và mang lại sự tuân thủ điều trị tốt [17]. Không tuân thủ điều trị là một trong những nguyên nhân hàng đầu của tăng huyết áp giả kháng trị [18]. Perindopril là thuốc ức chế men chuyển giúp giảm huyết áp và cải thiện các biến chứng liên quan đến tăng huyết áp [19]. Amlodipin là thuốc chẹn kênh canxi (CCB) thuộc nhóm dihydropyridin. Amlodipin có tác dụng kéo dài nhất so với các thuốc khác trong nhóm dihydropyridin [20]. Nó ngăn chặn dòng canxi vào các tế bào của cơ tim và các tế bào cơ trơn của mạch máu gây giảm sức cản mạch máu ngoại biên (PVR) [21]. Sự kết hợp perindopril-amlodipine cho thấy hiệu quả rõ rệt hơn trong việc giảm huyết áp và các biến chứng tim mạch so với sự kết hợp giữa thuốc chẹn beta và thiazide [16]. Amlodipine có thể gây ra nhịp tim nhanh như một biến cố bất lợi, trong khi perindopril điều trị nhịp tim nhanh vì nó có tác dụng ức chế giao cảm. Hơn nữa, perindopril làm giảm phù ngoại vi do tác dụng phụ của amlodipine gây ra [22].
Chúng tôi tiến hành phân tích gộp này để xác định hiệu quả và độ an toàn của viên phối hợp liều cố định perindopril–amlodipine trong điều trị bệnh nhân tăng huyết áp.
- PHƯƠNG PHÁP
Nghiên cứu này được thực hiện theo “Các Mục Báo cáo Ưu tiên cho Đánh giá Hệ thống và Phân tích Tổng hợp (PRISMA)”
1.1 Chiến lược tìm kiếm
Tìm kiếm các cơ sở dữ liệu điện tử khác nhau bằng cách sử dụng chiến lược sau: ((Perindopril) OR (Coversyl) OR (Coversum) OR (Aceon)) AND ((Amlodipine) OR (Norvasc)) AND ((hypertension) OR (blood pressure) OR (SBP) OR (DBP))
1.2 Lựa chọn nghiên cứu
Tiến hành quá trình sàng lọc theo các bước sau: Đầu tiên, nhập kết quả từ cơ sở dữ liệu nghiên cứu vào bảng tính Microsoft Excel [24] bằng phần mềm EndNote [25]. Sau đó, sàng lọc tiêu đề và tóm tắt của các bài báo được nhập vào trang tính Excel. Cuối cùng, thực hiện sàng lọc toàn văn các nghiên cứu được đưa vào từ bước thứ hai.
1.3 Tiêu chuẩn đủ điều kiện
Các tiêu chuẩn lựa chọn nghiên cứu:
- Thiết kế nghiên cứu: bao gồm các thử nghiệm lâm sàng đối chứng ngẫu nhiên (RCTs).
- Đối tượng tham gia: bệnh nhân tăng huyết áp.
- Can thiệp: điều trị với amlodipine + perindopril phối hợp liều cố định
- Công cụ so sánh: các thông số cơ bản của bệnh nhân.
- Kết quả: huyết áp tâm thu, huyết áp tâm trương, hiệu áp, huyết áp trung bình, nhịp tim, ho, phù ngoại biên, đau đầu và chóng mặt.
- Tiêu chuẩn loại trừ: loại trừ các thiết kế nghiên cứu khác, phân tích gộp, đánh giá, tất cả các nghiên cứu trên động vật, tóm tắt hội nghị.
1.4 Nguồn thông tin
Tìm kiếm cơ sở dữ liệu từ Scopus, PubMed, Web of Science và Cochrane CENTRAL cho đến tháng 3 năm 2022 để tìm các bài báo phù hợp với tiêu chuẩn lựa chọn của chúng tôi.
1.5 Thu thập dữ liệu
Thu thập 3 phân loại dữ liệu từ các nghiên cứu bao gồm: phân loại đầu tiên là các đặc điểm cơ bản và nhân khẩu học của đối tượng nghiên cứu như tên tác giả, năm, tuổi, BMI, giới tính, thời gian điều trị, liều lượng thuốc và thời gian tăng huyết áp. Phân loại thứ hai bao gồm các kết quả chính để phân tích như huyết áp tâm thu, huyết áp tâm trương, hiệu áp, huyết áp trung bình, nhịp tim, ho, phù ngoại biên, đau đầu và chóng mặt. Phân loại thứ ba là dữ liệu đánh giá chất lượng. Quá trình thu thập dữ liệu được thực hiện bằng Microsoft Excel [24].
1.6 Đánh giá nguy cơ sai lệch
Tuân theo Hướng dẫn Phân tầng lượng giá, phát triển và đánh giá các khuyến cáo (GRADE) để đánh giá chất lượng của nghiên cứu này. Chúng tôi đã đánh giá nguy cơ sai lệch của các thử nghiệm được lựa chọn bằng cách sử dụng bộ công cụ nguy cơ sai lệch của Cochrane (19). Công cụ này đánh giá sự ngẫu nhiên đầy đủ của bệnh nhân, che giấu phân bổ và làm mù đầy đủ thông qua 7 lĩnh vực. Mỗi lĩnh vực được đặt ở mức nguy cơ sai lệch “thấp”, “không rõ ràng” hoặc “cao”.
1.7 Phân tích dữ liệu
Sử dụng phần mềm Review Manager và Open Meta Analyst. Nghiên cứu của chúng tôi bao gồm các biến liên tục và biến nhị phân. Chúng tôi phân tích dữ liệu liên tục bằng cách sử dụng sai phân trung bình (sai biệt giữa các giá trị trung bình, MD) và khoảng tin cậy 95% (CI) bằng phần mềm Review Manager, trong khi dữ liệu nhị phân được phân tích bằng phần mềm Open Meta Analyst. Dữ liệu đồng nhất được phân tích bằng cách sử dụng mô hình tác động cố định, trong khi dữ liệu không đồng nhất được phân tích theo mô hình tác động ngẫu nhiên. Để đo lường tính không đồng nhất giữa các nghiên cứu, chúng tôi sử dụng giá trị I2 và P của kiểm định Chi bình phương [26]. Các giá trị của P < 0,1 hoặc I2 > 50% là các chỉ số quan trọng về sự hiện diện của tính không đồng nhất. Chúng tôi đã cố gắng giải quyết sự không nhất quán của các kết quả không đồng nhất bằng cách sử dụng phân tích theo phân nhóm thời gian điều trị hoặc phương pháp loại trừ một lần của Cochrane [26]. Chúng tôi tiến hành phân tích hồi quy gộp theo liều thuốc.
- KẾT QUẢ
2.1 Tóm tắt về các nghiên cứu được lựa chọn
Kết quả tìm kiếm tài liệu được minh họa theo sơ đồ quy trình PRISMA trong hình 1. 10 nghiên cứu [27–36] đáp ứng các tiêu chuẩn tuyển chọn của chúng tôi từ các cơ sở dữ liệu điện tử khác nhau. Chúng tôi đã phân tích 3850 bệnh nhân bị tăng huyết áp. Tuổi trung bình của bệnh nhân là 61,2 ± 9 tuổi. Tóm tắt các nghiên cứu bao gồm dữ liệu nhân khẩu học của bệnh nhân, liều lượng thuốc, thời gian điều trị, thời gian tăng huyết áp, huyết áp tâm thu, huyết áp tâm trương, nhịp tim, các điều trị tăng huyết áp trước đây, đái tháo đường, uống rượu và hút thuốc lá được mô tả trong Bảng 1 và Bảng 2.
Hình 1. Sơ đồ quy trình PRISMA về tìm kiếm tài liệu
2.2 Đánh giá nguy cơ sai lệch
Đánh giá chất lượng cho thấy nguy cơ sai lệch tổng thể thấp theo hướng dẫn của Cochrane. Tất cả các thử nghiệm lâm sàng [27–36] đều báo cáo việc chọn ngẫu nhiên phù hợp, do đó chúng được phân loại là có nguy cơ sai lệch thấp. Sáu nghiên cứu [27–31, 34] có nguy cơ sai lệch thấp liên quan đến che giấu phân bổ và bốn nghiên cứu [32, 33, 35, 36] không báo cáo đủ dữ liệu. Ba nghiên cứu [27–29] có nguy cơ thấp liên quan đến việc làm mù quá trình đánh giá kết quả và nghiên cứu của Sobngwi và cộng sự [33] có nguy cơ cao và phần còn lại không rõ ràng. Minh họa chi tiết về đánh giá chất lượng của các nghiên cứu thu nhận được thể hiện trong Hình 2.
Bảng 1. Tóm tắt chi tiết về những người tham gia, dữ liệu nhân khẩu học của họ
(Chụp từ tài liệu gốc)
N số, NR không có báo cáo, SD Độ lệch chuẩn, BMI Chỉ số khối cơ thể, SBP Huyết áp tâm thu, DBP Huyết áp tâm trương
Bảng 2. Bản tóm tắt chi tiết về những người tham gia, nhịp tim, đái tháo đường, rượu, người hút thuốc, liều lượng và thời gian điều trị (Chụp từ tài liệu gốc)
N số, NR không báo cáo, SD độ lệch chuẩn
Hình 2. Minh họa chi tiết về đánh giá chất lượng của các nghiên cứu được đưa vào.(Chụp từ tài liệu gốc)
2.3 Kết quả
2.3.1 Huyết áp tâm thu
Mười nghiên cứu [27–36] báo cáo về huyết áp tâm thu. Chúng tôi đã tiến hành phân tích phân nhóm theo thời gian điều trị. Ở thời gian 1.5, 3, 4 và 6 tháng, sự khác biệt trung bình xác định rằng có sự giảm đáng kể huyết áp tâm thu sau khi điều trị, trong khi ở thời gian 2 tháng thì không có tác dụng đáng kể nào của việc điều trị đối với huyết áp tâm thu. Giá trị trung bình tổng thể chứng minh rằng có sự giảm huyết áp tâm thu sau khi điều trị (MD = 18,96 [14,32, 23,60], P < 0,0001). Phân tích tổng hợp là đồng nhất đối với các nhóm nhỏ 1.5, 3 và 6 tháng và trong khi các nhóm nhỏ 2 và 4 tháng là không đồng nhất (Hình 3)
Hình 3. Kết quả huyết áp tâm thu (Chụp từ tài liệu gốc)
2.3.2 Huyết áp tâm trương
Tổng số 7320 bệnh nhân được phân tích về huyết áp tâm trương từ chín nghiên cứu [28–36]. Chúng tôi đã tiến hành phân tích phân nhóm theo thời gian. Ở thời gian 1.5, 3, 4 và 6 tháng, sự khác biệt trung bình cho thấy rằng có sự giảm huyết áp tâm trương sau khi điều trị, trong khi ở thời gian 2 tháng thì không có tác dụng đáng kể nào của việc điều trị đối với huyết áp tâm trương. Sự khác biệt trung bình tổng thể cho thấy có sự giảm huyết áp tâm trương sau khi điều trị (MD = 11,90 [8,45, 15,35], P < 0,0001). Phân tích tổng hợp là đồng nhất đối với các nhóm nhỏ 1,5 và 3 tháng, trong khi các nhóm nhỏ 2 và 6 tháng là không đồng nhất (Hình 4).
Hình 4. Minh họa huyết áp tâm trương (Chụp từ tài liệu gốc)
2.3.3 Hiệu áp
Hiệu áp đã được báo cáo trong ba nghiên cứu [29, 33, 34]. Sự khác biệt trung bình chứng tỏ rằng phối hợp perindopril–amlodipine làm giảm hiệu áp (MD = 6,74 [3,01, 10,46], P = 0,0004). Phân tích tổng hợp không đồng nhất (P = 0,005); I = 81% (Hình 5A). Chúng tôi đã loại trừ nghiên cứu của Redon và Pichler để giải quyết sự không đồng nhất. Chênh lệch trung bình chứng tỏ rằng sự kết hợp này dẫn đến giảm hiệu áp (MD = 8,44 [6,91, 9,97], P = 0,0001). Dữ liệu đồng nhất (P = 0,85) (I2 = 0%) (Hình 5B).
Hình 5. Kết quả huyết áp
2.3.4 Huyết áp trung bình
Hai nghiên cứu [29, 33] đo huyết áp trung bình. Sự khác biệt trung bình tổng thể cho thấy rằng huyết áp trung bình giảm đáng kể sau khi điều trị (MD = 13,07 [5,86, 20,29], P = 0,0004). Dữ liệu không đồng nhất (P = 0,004) (I2 = 88%) (Hình 6).
2.3.5 Nhịp tim
Chúng tôi đã phân tích về nhịp tim ở 324 bệnh nhân tăng huyết áp. Phân tích kết hợp ủng hộ nhóm sau điều trị (MD = 3,25 [0,62, 5,89], (P = 0,02). Dữ liệu đồng nhất (P = 0,26) (I2 =25%) (Hình 7).
Hình 7. Kết quả nhịp tim (Chụp từ tài liệu gốc)
2.3.6 Tác dụng phụ
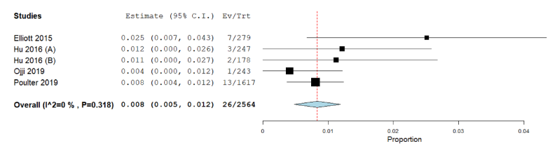
Liên quan đến ho, sáu nghiên cứu [27, 29–31, 36] đã báo cáo kết quả này. Phân tích cho thấy tỷ lệ gộp là 4,8%, 95% CI (2,4%, 7,3%). Dữ liệu của chúng tôi không đồng nhất (P = 0,001) (I2 = 89,95%) (Hình 8)*. Liên quan đến chóng mặt, năm nghiên cứu [27, 29, 31, 36] đã báo cáo kết quả này. Phân tích cho thấy tỷ lệ gộp là 8%, 95% CI (0,5%, 1,2%). Dữ liệu của chúng tôi đồng nhất (P = 0,318) (I2 = 0%) (Hình 9)*. Đau đầu đã được báo cáo trong bốn nghiên cứu [27, 29, 31, 36]. Phân tích cho thấy tỷ lệ gộp là 1,3%, 95% CI (0,1%, 2,4%). Dữ liệu của chúng tôi không đồng nhất (P = 0,017) (I2 = 70,57%) (Hình 10)*. Phù ngoại vi đã được báo cáo bởi năm nghiên cứu [27, 29–31, 36]. Phân tích cho thấy tỷ lệ gộp là 3,8%, 95% CI (1,6%, 5,9%). Dữ liệu của chúng tôi không đồng nhất (P = 0,001) (I2 = 87,06%) (Hình 11)*.
2.3.7 Hồi quy gộp
Chúng tôi đã tiến hành phân tích hồi quy gộp theo liều lượng và nhận thấy rằng huyết áp tâm thu giảm khi tăng liều P/A (P < 0,001) (Hình 12).
Hình 12. Một phân tích hồi quy tổng hợp theo liều lượng (Chụp từ tài liệu gốc)
- Bàn luận
Trong phân tích gộp này, chúng tôi thấy rằng việc sử dụng phối hợp perindopril–amlodipine có tác dụng đáng kể trong việc giảm huyết áp tâm thu, huyết áp tâm trương, huyết áp trung bình, hiệu áp và nhịp tim. Tiến hành phân tích phân nhóm theo thời gian điều trị, cho thấy huyết áp tâm thu giảm đáng kể sau 45 ngày điều trị và sau 4 tháng điều trị. Về độ an toàn, 150 bệnh nhân có triệu chứng ho trong số 2812 bệnh nhân, 20 bệnh nhân bị đau đầu và 125 bệnh nhân bị phù ngoại vi.
Thử nghiệm của William và cộng sự [31] đánh giá tính an toàn và hiệu quả của sự kết hợp này ở bệnh nhân tăng huyết áp đã cung cấp bằng chứng quy mô lớn trên 837 bệnh nhân từ 59 trung tâm. Họ phát hiện ra rằng phối hợp perindopril–amlodipine làm giảm đáng kể huyết áp tư thế ngồi, tỷ lệ biến chứng và phù bàn chân thấp hơn so với chỉ dùng amlodipine. Những kết quả về hiệu quả này tương tự như một số nghiên cứu so sánh được công bố trước đây bao gồm amlodipine và các thuốc ức chế hệ thống Renin angiotensin khác. Tuy nhiên, hạn chế chính của thử nghiệm này là thiếu giả dược hoặc mô hình so sánh nên sai lệch kỳ vọng có thể dẫn đến những thay đổi không thể đoán trước về huyết áp trong thời gian theo dõi. Jamerson và cộng sự [37] đã chỉ ra rằng sự kết hợp giữa benazepril và amlodipine được dung nạp tốt và làm giảm huyết áp đáng kể so với đơn trị liệu ở bệnh nhân tăng huyết áp. Philipp và cộng sự [38] đã chứng minh rằng sử dụng viên kết hợp amlodipine và valsartan có liên quan đến việc giảm huyết áp sớm hơn và hiệu quả hơn so với đơn trị liệu. Các tác dụng phụ là tương tự nhau ở cả hai nhóm. Thử nghiệm của Chrysant và cộng sự [39] cho thấy liệu pháp kết hợp được dung nạp tốt với các tác dụng phụ tối thiểu. Các thử nghiệm khác so sánh điều trị tăng huyết áp đơn trị liệu với điều trị kết hợp giữa amlodipine 10 mg/ngày và telmisartan [40], và aliskiren [41] đã được báo cáo về tính ưu việt của liệu pháp kép so với đơn trị liệu trong việc giảm huyết áp.
Hu và cộng sự [30] đã phát hiện ra rằng thuốc phối hợp kép perindopril arginine/amlodipine là một lựa chọn hiệu quả và thuận tiện để điều trị tăng huyết áp. Ho là tác dụng phụ thường gặp nhất của sự kết hợp này, tương tự như nghiên cứu của chúng tôi. Brugts và cộng sự đã thực hiện một nghiên cứu trên diện rộng để ước tính tỷ lệ ho thực tế khi dùng thuốc ức chế men chuyển. Họ phát hiện ra rằng, trong số 27492 bệnh nhân, có khoảng 1072 người có triệu chứng nghiêm trọng dẫn đến việc ngừng điều trị. ACE-I ngăn chặn sự chuyển đổi angiotensin I thành angiotensin II. Bên cạnh đó, ACE chịu trách nhiệm cho sự thoái biến của bradykinin. Bradykinin là chất gây ho khan [42]. Laurenta và cộng sự [29] đã thực hiện một thử nghiệm ngẫu nhiên để đánh giá hiệu quả của sự phối hợp liều cố định giữa amlodipine và perindopril như là bước đầu tiên để điều trị tăng huyết áp. Sự kết hợp này giúp giảm huyết áp nhanh chóng với dữ liệu an toàn tốt, điều này cho thấy sự phù hợp của nó là bước đầu tiên để điều trị tăng huyết áp. Hạn chế chính của nghiên cứu này là thời gian điều trị ngắn và loại trừ những bệnh nhân có nguy cơ cao.
Các hướng dẫn gần đây đã chứng minh những ưu điểm của việc bắt đầu liệu pháp kép để kiểm soát HA [43–47]. Mourad và cộng sự [48] rất ủng hộ những hướng dẫn này, điều này đã chứng minh rằng phần lớn bệnh nhân tăng huyết áp đạt được huyết áp mục tiêu khi bắt đầu điều trị bằng liệu pháp kép liều thấp so với đơn trị liệu. Sự kết hợp giữa thuốc chẹn kênh canxi và ACEI là một trong những sự kết hợp được đề xuất theo hướng dẫn của Châu Âu [49]. Nó cung cấp các tác dụng hiệp đồng thông qua các cơ chế khác nhau để nhanh chóng đạt huyết áp mục tiêu. Ngoài ra, một phân tích lớn gồm 20 thử nghiệm đã chỉ ra rằng ACEI có liên quan đến việc giảm đáng kể tỷ lệ tử vong khoảng 10% trong tổng số các trường hợp [50].
Thử nghiệm CREOLE [27] đã chứng minh sự khác biệt giữa liệu pháp kép trong điều trị tăng huyết áp ở người châu Phi da đen. Họ phát hiện ra rằng sự kết hợp giữa thuốc chẹn kênh canxi (amlodipine) và ACEI (perindopril) hoặc thuốc lợi tiểu thiazide có hiệu quả và dung nạp tốt hơn so với hydrochlorothiazide kết hợp với perindopril.
Poulter và cộng sự [36] nghiên cứu về hiệu quả của việc tăng liều dần dần viên kết hợp amlodipine và perindopril trong điều trị bệnh nhân tăng huyết áp. Họ đã chỉ ra rằng sử dụng viên kết hợp làm giảm huyết áp khoảng 25/11mmHg trong khoảng 6 tháng điều trị. Nghiên cứu này cung cấp một phân tích tổng hợp của tất cả các thử nghiệm đã công bố liên quan đến hiệu quả của sự kết hợp kép ở bệnh nhân tăng huyết áp.
- Hạn chế
Hạn chế chính của bài báo này là tính không đồng nhất trong một số kết quả, làm suy yếu độ tin cậy của bằng chứng theo GRADE [51]. Nhưng chúng tôi đã theo dõi các yếu tố quy kết, đó là các khoảng thời gian khác nhau. Chúng tôi đã thực hiện phân tích theo phân nhóm dựa trên thời gian điều trị để giải quyết sự không đồng nhất.
Tóm lại, Chúng tôi thấy rằng việc sử dụng phối hợp perindopril–amlodipine có tác dụng đáng kể trong việc giảm HA tâm thu, HA tâm trương, huyết áp trung bình, hiệu áp và nhịp tim.
TÀI LIỆU THAM KHẢO
- Whelton PK, Carey RM, Aronow WS, Casey DE, Collins KJ, Dennison Himmelfarb C, et al. 2017 ACC/AHA/AAPA/ABC/ ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association task force on clinical Pr. J Am Coll Cardiol. 2018;71:e127–248.
- Erratum: Global, regional, and national comparative risk assessment of 84 behavioural, environmental and occupational, and metabolic risks or clusters of risks for 195 countries and territories, 1990–2017: a systematic analysis for the global burden of Di. Lancet. 2019.
- Williams B, Mancia G, Spiering W, Rosei EA, Azizi M, Burnier M, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Kardiol Pol. 2019;77:71–159.
- Oparil S, Acelajado MC, Bakris GL, Berlowitz DR, Cífková R, Dominiczak AF et al. Hypertension. Nat Rev Dis Prim. 2018;18014. Available from: http://www.nature.com/articles/ nrdp201814
- Fagard R, Brguljan J, Staessen J, Thijs L, Derom C, Thomis M, et al. Heritability of conventional an ambulatory blood pressures: a study in twins. Hypertension. 1995;26:919–24.
- Streeten DHP, Anderson GH. Secondary hypertension. Drugs. 1992;43:805–19.
- Hosseinnezhad A, Black RM, Aeddula NR, Adhikari D, Trivedi N. Glucagon-induced pheochromocytoma crisis. Endocr Pract. 2011;17:e51–4.
- Biswas S, Dastidar DG, Roy KS, Pal SK, Biswas TK, Ganguly SB. Complications of hypertension as encountered by primary care physician. J Indian Med Assoc. 2003;101:257–9.
- James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, et al. 2014 Evidence-based guideline for the management of high blood pressure in adults. JAMA. 2014;311:507.
- Leape L, Berwick D, Clancy C, Conway J, Gluck P, Guest J, et al. Transforming healthcare: a safety imperative. Qual Saf Heal Care. 2009;18:424–8.
- Turnbull F. Efects of diferent blood pressure-lowering regimens on major cardiovascular events in individuals with and without diabetes mellitus. Arch Intern Med. 2005;165:1410.
- Turnbull F, Neal B, Algert C, Chalmers J, Woodward M, MacMahon S, et al. Efects of diferent blood-pressure-lowering regimens on major cardiovascular events: results of prospectively-designed overviews of randomised trials. Lancet. 2003;362:1527–35.
- Wald DS, Law M, Morris JK, Bestwick JP, Wald NJ. Combination therapy versus monotherapy in reducing blood pressure: meta-analysis on 11,000 participants from 42 trials. Am J Med. 2009;122:290–300.
- Law MR, Wald NJ, Morris JK, Jordan RE. Value of low dose combination treatment with blood pressure lowering drugs: Analysis of 354 randomised trials. Br Med J. 2003;326:1427.
- Dimmitt SB, Stampfer HG. Low drug doses may improve outcomes in chronic disease. Med J Aust. 2009;191:511–3.
- Dahlöf B, Sever PS, Poulter NR, Wedel H, Beevers DG, Caulfeld M, et al. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendrofumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-B). Lancet. 2005;366:895–906.
- Bangalore S, Kamalakkannan G, Parkar S, Messerli FH. Fixeddose combinations improve medication compliance: a metaanalysis. Am J Med. 2007;120:713–9.
- Hamrahian SM. Medication non-adherence: a major cause of resistant hypertension. Curr Cardiol Rep. 2020;22:133. https:// doi.org/10.1007/s11886-020-01400-3.
- Hurst M, Jarvis B. Perindopril: an updated review of its use in hypertension. Drugs. 2001;61:867–96. https://doi.org/10.2165/ 00003495-200161060-00020.
- Fares H, DiNicolantonio JJ, O’Keefe JH, Lavie CJ. Amlodipine in hypertension: a frst-line agent with efcacy for improving blood pressure and patient outcomes. Open Heart. 2016;3: e000473. https://doi.org/10.1136/openhrt-2016-000473.
- Taylor SH. Usefulness of amlodipine for angina pectoris. Am J Cardiol. 1994;73:A28–33.
- Gradman AH, Cutler NR, Davis PJ, Robbins JA, Weiss RJ, Wood BC. Combined enalapril and felodipine extended release (ER) for systemic hypertension. Am J Cardiol. 1997;79:431–5.
- Moher D, Liberati A, Tetzlaf J, Altman DG, Antes G, Atkins D, et al. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Rev Esp Nutr Humana Diet. 2014. https://doi.org/10.1186/2046-4053-4-1.
- Katz A. Microsoft Excel 2010. Style (DeKalb, IL). 2010.
- Clarivate EndNote | Available from: https://endnote.com/.
- Higgins JPT, Thomas J, Chandler J, Cumpston M, Li T, Page MJ et al. Cochrane handbook for systematic reviews of interventions. 2019.
- Ojji DB, Mayosi B, Francis V, Badri M, Cornelius V, Smythe W, et al. Comparison of dual therapies for lowering blood pressure in black Africans. N Engl J Med. 2019;380:2429–39. https:// doi.org/10.1056/NEJMoa1901113.
- Mancia G, Asmar R, Amodeo C, Mourad J-J, Taddei S, Gamba MAA, et al. Comparison of single-pill strategies frst line in hypertension. J Hypertens. 2015;33:401–11.
- Laurent S, Parati G, Chazova I, Sirenko Y, Erglis A, Laucevicius A, et al. Randomized evaluation of a novel, fxed-dose combination of perindopril 3.5 mg/amlodipine 2.5 mg as a frst-step treatment in hypertension. J Hypertens. 2015;33:653–62.
- Hu D, Sun Y, Liao Y, Huang J, Zhao R, Yang K. Efcacy and safety of fxed-dose perindopril arginine/amlodipine in hypertensive patients not adequately controlled with amlodipine 5 mg or perindopril tert-butylamine 4 mg monotherapy. Cardiology. 2016;134:1–10.
- Elliott WJ, Whitmore J, Feldstein JD, Bakris GL. Efcacy and safety of perindopril arginine + amlodipine in hypertension. J Am Soc Hypertens. 2015. https://doi.org/10.1016/j.jash.2015. 01.012.
- Visco V, Finelli R, Pascale AV, Giannotti R, Fabbricatore D, Ragosa N, et al. Larger blood pressure reduction by fxed-dose compared to free dose combination therapy of ACE inhibitor and calcium antagonist in hypertensive patients. Transl Med. 2017;16:17–23.
- Sobngwi E, Mfeukeu-Kuate L, Kouam M, Tankeu AT, NganouGnindjio CN, Hamadou B, et al. Short-term efects of perindoprilamlodipine vs perindopril-indapamide on blood pressure control in sub-Saharan type 2 diabetic individuals newly diagnosed for hypertension: a double-blinded randomized controlled trial. J Clin Hypertens. 2019;21:1002–8. https://doi.org/10.1111/jch.13557.
- Redon J, Pichler G. Comparative study of the efcacy of olmesartan/amlodipine vs. perindopril/amlodipine in peripheral blood pressure after missed dose in type 2 diabetes. J Hypertens. 2016;34:359–67.
- Ramirez AJ, Sanchez MJ, Sanchez RA. Diabetic patients with essential hypertension treated with amlodipine. J Hypertens. 2019;37:636–42.
- Poulter NR, Dolan E, Gupta AK, O’Brien E, Whitehouse A, Sever PS. Efcacy and safety of incremental dosing of a new single-pill formulation of perindopril and amlodipine in the management of hypertension. Am J Cardiovasc Drugs. 2019;19:313–23. https:// doi.org/10.1007/s40256-018-00314-4.
- Jamerson KA, Nwose O, Jean-Louis L, Schofeld L, Purkayastha D, Baron M. Initial angiotensin-converting enzyme inhibitor/ calcium channel blocker combination therapy achieves superior blood pressure control compared with calcium channel blocker monotherapy in patients with stage 2 hypertension. Am J Hypertens. 2004;17:495–501.
- Philipp T, Glazer RD, Wernsing M, Yen J. Initial combination therapy with amlodipine/valsartan compared with monotherapy in the treatment of hypertension. J Am Soc Hypertens. 2011;5:417–24.
- Chrysant SG, Melino M, Karki S, Lee J, Heyrman R. The combination of olmesartan medoxomil and amlodipine besylate in controlling high blood pressure: COACH, a randomized, doubleblind, placebo-controlled, 8-week factorial efcacy and safety study. Clin Ther. 2008;30:587–604.
- Littlejohn TW, Majul CR, Olvera R, Seeber M, Kobe M, Guthrie R, et al. Results of treatment with telmisartan-amlodipine in hypertensive patients. J Clin Hypertens. 2009;11:207–13.
- Brown MJ, McInnes GT, Papst CC, Zhang J, MacDonald TM. Aliskiren and the calcium channel blocker amlodipine combination as an initial treatment strategy for hypertension control (ACCELERATE): a randomised, parallel-group trial. Lancet. 2011;377:312–20.
- Packard KA, Wurdeman RL, Arouni AJ. ACE inhibitor-induced bronchial reactivity in patients with respiratory dysfunction. Ann Pharmacother. 2002;36:1058–67.
- Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Böhm M, et al. 2013 ESH/ESC guidelines for the management of arterial hypertension: the task force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J. 2013;34:2159–219.
- Hackam DG, Khan NA, Hemmelgarn BR, Rabkin SW, Touyz RM, Campbell NRC, et al. The 2010 Canadian hypertension education program recommendations for the management of hypertension: part 2—therapy. Can J Cardiol. 2010;26:249–58.
- Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, et al. Seventh report of the joint national committee on prevention, detection, evaluation, and treatment of high blood pressure. Hypertension. 2003;42:1206–52. https://doi.org/10. 1161/01.HYP.0000107251.49515.c2.
- Sofy AA, Abdelsattar AT, Mohammed OM, Shareef MA, Alamodi AA, Nso N, et al. Amlodipine compared with benidipine in the management of hypertension: a systematic review and metaanalysis. High Blood Press Cardiovasc Prev. 2020;27:527–37. https://doi.org/10.1007/s40292-020-00412-y.
- Habboush S, Sofy AA, Masoud AT, Cherfaoui O, Farhat AM, Abdelsattar AT, et al. Efcacy of single-pill, triple antihypertensive therapy in patients with uncontrolled hypertension: a systematic review and meta-analysis. High Blood Press Cardiovasc Prev. 2022;29:245–52. https://doi.org/10.1007/s40292-022-00511-y.
- Mourad J-J, Waeber B, Zannad F, Laville M, Duru G, Andrjak M. Comparison of diferent therapeutic strategies in hypertension. J Hypertens. 2004;22:2379–86.
- Correction. J Am Coll Cardiol. 2011;57:2125. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0735109711013246
- van Vark LC, Bertrand M, Akkerhuis KM, Brugts JJ, Fox K, Mourad J-J, et al. Angiotensin-converting enzyme inhibitors reduce mortality in hypertension: a meta-analysis of randomized clinical trials of renin-angiotensin-aldosterone system inhibitors involving 158 998 patients. Eur Heart J. 2012;33:2088–97. https:// doi.org/10.1093/eurheartj/ehs075.
- Schünemann HJ, Higgins JPT, Vist GE, Glasziou P, Akl EA, Skoetz N, et al. Completing ‘Summary of fndings’ tables and grading the certainty of the evidence. In: Higgins JPT, et al., editors. Cochrane Handb. Syst. Rev. Interv. Boca Raton: Wiley; 2019. p. 375–402.