Nguồn: https://emergencymedicinecases.com/approach-bradycardia-bradydysrhythmias
Những bước này thường
được hoàn thành đồng thời, bao gồm:
B1: đánh giá nhịp chậm có
ổn định hay không ổn định.
B2: có triệu chứng hay
không có triệu chứng
B3: xác định vị trí giải
phẫu xảy ra nhịp chậm: node SA, mode AV hay His- Purkinje
B4: đánh giá nguyên nhân thứ phát gây nhịp chậm.
I, Bước 1: nhịp
chậm có ổn định hay không ổn định, nếu không ổn định, cần điều trị ngay lập tức:
Bệnh
sử và thăm khám lâm sàng là những yếu tố quan trọng giúp xác định bệnh nhân nhịp
chậm ổn định hay không ổn định. Vận động viện và người khỏe mạnh có thể có tần
số tim xuống đến mức 30 lần/phút, cho nên tần số tim đơn độc không bao giờ là dấu
hiệu của sự không ổn định, trừ khi có các yếu tố khác kèm theo như: dùng thuốc
giãn mạch, thuốc giảm co bóp cơ tim hoặc bệnh lý tim mạch nội tại đã biết. tuy
nhiên, vẫn cần cẩn trọng với nhịp chậm tiến triển hoặc nặng dần: 50, sau đó là
40, 30, 20 lần/phút vì đây là đấu hiệu sắp
ngưng tim.
Pearl: nhịp chậm tiến triển trong vài phút là dấu
hiệu sắp ngưng tim.
Cung lượng tim phụ thuộc vào tần số tim và thể tích nhát bóp. Giảm cung lượng tim trong bối cảnh shock do mạch chậm sẽ biểu hiện tụt huyết áp, cũng như các dấu hiệu giảm tưới máu các cơ quan khác như: rối loạn ý thức, đau ngực, khó thở, ngất – tất cả các dấu hiệu không ổn định. Tuy nhiên, cần cẩn trọng để tránh bỏ sót tình trạng sốc khi các đáp ứng co mạch (trong bối cảnh nhịp chậm) giúp duy trì huyết áp và ý thức. bệnh nhân vẫn có thể có cung lương tim thấp, do đó vẫn là không ổn định. Thăm khám lâm sàng đánh giá tình trạng giảm tưới máu các cơ quan (rối loạn ý thức, chi lạnh, giảm thể tích nước tiểu,…) là điều quan trọng nhất trong chẩn đoán shock do nhịp chậm.
II, bước 2: có triệu chứng và không có triệu chứng:
Cần
xác định nhịp chậm này gây ra triệu chứng ( người già với bệnh lý tim mạch nền
với đau ngực và ngất) hay triệu chứng gây ra nhịp chậm (nhịp chậm do cường phế
vị), bởi điều này sẽ quyết định trực tiếp đến điều trị.
Nhịp chậm có triệu
chứng khi thỏa mãn 3 tiêu chuẩn:
-
Nhịp tim chậm.
-
Bệnh nhân có triệu chứng và
-
Triệu chứng này gây ra bởi nhịp chậm
Nhịp chậm không triệu chứng có thể không cần điều trị cấp cứu.
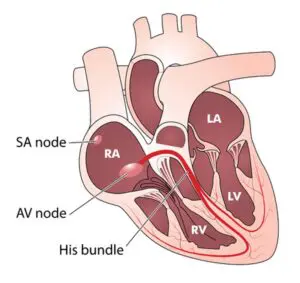
III, bước 3: xác định vị trí xảy ra nhịp chậm:
Xác định đúng vị
trí xảy ra nhịp chậm sẽ chỉ dẫn cho quản lý nhịp chậm. Rối loạn chức năng nút xoang (SA) và nút AV hiếm khi
gây đe dọa tính mạng và có thể điều trị bằng các theo dõi sát, atropine, các
thuốc cường giao cảm như adrenalin, dopamine. Tuy nhiên, block đoạn xa bó His-Pukinje nguy hiểm hơn, và có xu hướng không đáp ứng
với atropine và các thuốc kích thích giao cảm. những bệnh nhân này hầu như phải
tạo nhịp tim và đặt máy tạo nhịp.
1, Cách xác định vị trí xảy
ra nhịp chậm:
Nhịp chậm xoang
Nhịp chậm bộ nối
Block AV1
Block AV2
Nhịp tự thất và
block tim hoàn toàn.
Hội chứng nhịp
nhanh-nhịp chậm
Xoắn đỉnh do nhịp
chậm
Hội chứng BRASH
2.1: nhịp chậm xoang:
Nhịp chậm xoang có triệu chứng và ngất do cường
phế vị ở người trẻ, khỏe mạnh thường xảy ra khi khoảng ngưng xoang rất dài
(> 30s). Điều này thường thoáng qua. Trong 1 số trường họp, nhịp chậm xoang
có triệu chứng cần điều trị nếu ảnh hưởng rõ rết đến chất lượng cuộc sống.
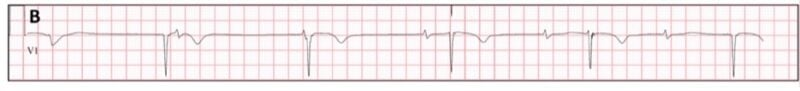
2.2: nhịp chậm bộ nối:
Nhịp chậm bộ nối xảy ra khi điện thế hoạt động
của nút SA bị block hoặc thấp hơn tính tự động của nút AV hoặc bó His, tần số
thường < 40 l/p. QRS thường hẹp, sóng P có thể đi trước, hẹp hoặc mất sóng
P.
Rối loạn chức năng nút
xoang với nhịp bộ nối và mất sóng P cho đến cuối dải nhịp
Nhịp chậm xoang với block
AV hoàn toàn và nhịp bộ nối
Các nguyên nhân phổ biến gây nhịp
bộ nối:
-
Thuốc chẹn beta, chẹn kênh Calci, digoxin.
-
Sau phẫu thuật Van tim
- Nhồi máu cơ tim thành dưới với thất phải giãn hoặc nhồi máu thành sau.
2.3: Block AV1:
Block AV1 với khoảng PR kéo dài thường lành
tính. Tuy nhiên, nó không lành tính nếu bệnh nhân có Block AV1 mới + triệu chứng
liên quan với rối loạn chức năng tim mạch cấp tính.
Pearl: viêm cơ tim Lyme có thể xuất hiện với
1 block AV1 mới, và có thể tiến triển thành Block AV hoàn toàn. Những bệnh nhân
này nên cân nhắc nhập viện để theo dõi với telemetry.
Cách
tiếp cận Block AV đoạn gần và đoạn xa của Dr. Dorian:
Dr.
Dorian thích tiếp cận block AV dựa trên vị trí Block – phần gần của hệ thống dẫn
truyền (nút AV) hoặc phần xa (hệ thống Purkinje). Lý do tại sao việc phân chia
Block AV thành loại 1 và loại 2 không có nhiều lợi ích bởi có những trường hợp
Block AV cao độ như Block AV 2:1 (2 sóng p trước mỗi QRS) xảy ra do bệnh lý tại
nút AV và cần điều trị thận trọng những bệnh nhân này. Trong khi Block AV ở đoạn
xa thường đáp ứng kém với atropine hoặc thuốc kích thích giao cảm và cần tạo nhịp.
Chìa khóa gỡ rối việc xác định vị
trí cả ra bệnh lý dẫn truyền nằm ở dải nhịp trước khi xảy ra Block:
-
Các dấu hiệu gợi ý Block AV đoạn gần:
+ nhịp chậm xoang đột ngột hoặc kéo dài trước khi Block AV với bức tranh cường
phó giao cảm.
+ QRS hẹp.
+ Beat dẫn truyền đầu tiên sau khi bị Block có khoảng PR hẹp.
-
Chìa khóa gợi ý Block AV đoạn xa:
+ beat xoang gia tốc trước khi block
+ QRS rộng
2.4: nhịp tự thất với Block AV
hoàn toàn:
Nhịp tự thất thường có tần số từ 20-40 lần/phút,
QRS rộng (≥ 120ms), có hình dạng RBBB hoặc
LBBB.
Sự xuất hiện của Block nhánh tần số chậm đối
nghịch với nhịp nhanh xoang là bối cảnh block AV hoàn toàn cần đặt mạch tạo nhịp
Block AV hoàn toàn trên nền
nhịp nhanh xoang và nhịp tự thất (dạng Block nhánh phải)
2.5: Hội chứng nhịp nhanh-nhịp chậm:
1 dạng của rối loạn chức nặng nút xoang là hội
chứng nhịp nhanh – nhịp chậm. Hội chứng này có xu hướng xảy ra ở những bệnh
nhân già có tiền sử rung nhĩ kịch phát, và nó thường biểu hiện bằng sự chuyển đổi
sang 1 khoảng ngưng hoặc nhịp chậm xoang khi bệnh nhân chuyển từ rung nhĩ sang
nhịp xoang, dẫn đến cảm giác ngất hoặc tiền ngất (syncope hoặc presyncope)
Cạm bầy: cạm bẫy
xảy ra trong quản lý tần số bằng các thuốc chẹn beta hoặc chẹn kệnh Calci đối với
những bệnh nhân rung nhĩ nhanh có bệnh nền hội chứng nhịp nhanh – nhịp chậm.
Thuốc kiểm soát tần số thất sẽ làm nặng thêm bệnh lý nút xoang có sẵn.
2.6: Xoắn định bởi nhịp chậm:
Xoắn đỉnh là rối loạn nhịp xảy ra khi nhịp
chậm, kéo dài khoảng QT. Beat đầu tiên của nhịp nhanh thường xảy ra trên QT
dài, gây ra hình dạng “ R on T”, dẫn đến cơn nhanh thất đa hình kịch phát. Xoắn
đính thường ít xảy ra ở bệnh nhân nhịp chậm xoang, trừ nhịp chậm với Block AV.
Nếu bạn thấy
nhịp chậm với Block AV với đoạn nhịp nhanh thất đa hình ngắn, bạn cần xử
trí cấp cứu bởi chúng sẽ nhanh chóng trở thành rung thất.
2.7: hội chứng BRASH:
Hội chứng BRASH (Bradycardia: nhịp chậm, Renal
failure: suy thận, AV block, Shock, Hyperkalemia: tăng kali máu) là 1 vòng xoắn, có thể xảy ra trong bối
cảnh block nút AV, Suy thận, tăng kali máu. Bệnh nhân đang dùng thuốc chẹn nút
nhĩ thất bị tổn thương thận, dẫn đến tăng kali máu, phối hợp với tác nhân gây
block AV dẫn đến vòng xoắn nặng nề (tăng kali máu, suy thận và sốc do nhịp chậm).
Hội chứng BRASH có thể khởi phát bởi mất nước,
đợt cấp suy thận mạn do bệnh lý đồng mắc, quá liều thuốc, các thuốc độc cho thận,
hoặc bất kì các nguyên nhân nào khác gây giảm tưới máu mô hoặc rối loạn chức nặng
thận, hoặc đang dùng thuốc block AV kể cả với liều thích hợp.
Trọng tâm của việc điều trị hội chứng BRASH
xoay quanh điều trị tăng kali máu. Thêm vào đó, nhiều bệnh nhân cần truyền
catecholamin để hỗ trợ tưới máu mô.
IV, đánh giá các
nguyên nhân gây nhịp chậm có thể đảo ngược:
80% nhịp chậm xảy ra thứ phát do các tác
nhân bên ngoài tác động vào hệ thống dẫn truyền tim. Nhịp chậm do cường phế vị
hoặc xảy ra ban đêm, không triệu chứng hầu như lành tính và không cần điều trị
đặc hiệu.
Luôn luôn đánh giá các nguyên nhân có thể đảo
ngược gây ra nhịp chậm, trong đó, phổ biến nhất là các thuốc tác động lên nút
AV và cường phó giao cảm.
Bước thứ 4 cần thực hiện đồng thời với 3 bước
trên để loại trừ các nguyên nhân thứ phát hoặc có thể điều trị trước khi sử dụng
atropine, thuốc cường giao cảm hoặc tạo nhịp. Cấn xác định các nguyên nhân có
thể đảo ngược gây ra nhịp chậm trong suốt quá trình hồi sức vì đảo ngược chúng
sẽ khôi phục trạng thái tưới máu của bệnh nhân.
|
4 nguyên nhân gây nhịp chậm đe dọa tính mạng ngay lập tức (Big 4 life threats) |
Tăng kali máu |
|
Thiếu máu cục bộ |
|
|
Ngộ độc: thuốc chẹn beta, chẹn kệnh Calci, digoxin |
|
|
Tổn thương não nặng: sóng T âm sau ở các chuyển đạo trước
ngực |
|
|
4 nguyên nhân ít nguy hiểm hơn (Lesser 4) |
Hạ thân nhiệt |
|
Hôn mê phù niêm |
|
|
Nhiễm khuẩn: viêm cơ tim, viêm nội tâm mạc, viêm cơ tim
Lyme, kí sinh trùng... |
|
|
Ngưng thở khi ngủ |
|
|
Nhóm nguyên nhân đặc biệt |
Sau phẫu thuật tim / van tim. |
|
Vỡ khối chửa ngoài / mạch máu trong ổ bụng: mạch chậm
nghịch thường do đáp ứng cường giao cảm. |
BRADI mnemonic đối
với các nguyên nhân gây nhịp chậm
-
BRASH / tăng kali máu: tăng kali
đơn độc hoặc hội chứng BRASH
-
Reduce vital signs: rối loạn các dấu
hiệu sinh tổn: hạ oxy máu, hạ đường huyết, hạ thận nhiệt, suy giáp,..
-
Acute coronary occlusion:
+ thành dưới: thiếu máu cục bộ nút
AV và đáp ứng cường phó giao cảm, đáp ứng với atropine.
+ thành trước: thiếu máu cực bộ dưới nút, thường cần đặt máy tạo nhịp.
-
Drugs: ngừng thuốc nếu ổn định, đảo
ngược nếu không ổn định: thuốc chẹn beta, chẹn kệnh Calci, digoxin,..
-
Intracranial pressure, infection:
tăng áp lực nội sọ, viêm nội tâm mạc, viêm cơ tim Lyme: điều trị nguyên nhân.
Take home point:
-
Cẩn thận khi khai thác bệnh sử và
thăm khám lâm sàng để tránh bỏ sót shock do nhịp chậm.
-
Nhịp chậm đơn độc hiếm khi gây ra
tình trạng không ổn định, ngoại trừ trường hợp nhịp chậm tiến triển – 1 dấu hiệu
trước khi ngưng tim.
-
Cần xác định nhịp chậm gây ra triệu
chứng hay triệu chứng gây ra nhịp chậm (thường do cường phế vị).
-
Xác định vị trí xảy ra nhịp chậm
– thứ quyết định tạo nhịp khẩn cấp hay không
-
Nhịp bộ nối thường gây ra bởi ngộ
độc các thuốc chẹn nút AV, sau phẫu thuật tim hoặc nhồi máu cơ tim thành dưới.
-
Hội chứng nhịp nhanh – nhịp chậm
xảy ra ở người già có cơn rung nhĩ kixhj phát, không điều trị bằng các thuốc chẹn
nút AV.
-
Xoắn đỉnh có thể xảy ra trong bối
cảnh nhịp chậm + block AV, nó nhanh chóng chuyển thành nhịp nhanh thất đa hình
và rung thất.
-
Luôn luôn loại trừ các nguyên
nhân thứ phát dựa vào “Big 4 life threats” và “Lesser 4”